
臨床検査技師が行う検査は、主に血液や尿などを患者の体からサンプルを採取して行う検体検査と、心電図や超音波検査など体の生理的機能を測定する生理機能検査の二つの種類があります。
生理機能検査とは検査担当者が患者さんに直接接して行う検査のことを言います。循環器に関するもの(心電図・他)、神経系に関するもの(脳波・筋電図・他)、呼吸器に関するもの(肺活量・他)、平衡機能に関するもの(重心動揺検査等)、超音波を使用するもの (心エコー・頸動脈エコー・他)などがあります。政令で定められた生理学検査は以下の16種類があります。
 心電図検査(体表誘導によるものに限る)
心電図検査(体表誘導によるものに限る)

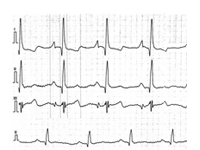
心臓の筋肉が全身に血液を循環させるために拡張と収縮をくり返すとき、微弱な活動電流が発生します。その時間的変化を波形としてグラフに記録し、その乱れから異常を調べる検査が心電図検査です。不整脈や心筋梗塞、心筋虚血、心室肥大などの診断を目的に行われます。比較的簡単に行える検査のため、心臓の疾患に関する病気を発見するための第一の手がかりとして使用されることが多いです。
一般的な心電図は安静な状態で測定しますが、他に体を動かしてとる負荷心電図や、24時間通常の生活時にとるホルター心電図などの検査などもあります。

 心音図検査
心音図検査
心臓とそれにつながる血管が発する振動音を調べる検査です。心臓は拍動に合わせて弁を開閉し、血流を流れだしたり送り込んだりしているため、一定の音を発生させます。この心臓の音をグラフとして記録し、心臓の病気を診断します。
健康な心音は一音(収縮期に房室弁の閉鎖、心室から動脈への血流などで生じる音)と二音(拡張期に半月弁と動脈壁が逆流れしようとする血液によって伸ばされ振動する音)の繰り返しですが、先天性の心臓病や後天性の心臓弁膜症などがあると、過剰心音として三音(拡張早期の低調音)、四音(心房収縮期の低調音)などが観察されます。
検査は心音計を使用し、マイクロフォンで心音を拾って電気信号に変え、波形として記録します。一般的には心電図検査と平行して行い、心筋の電気的活動と合わせて調べます。心臓に障害がある場合は、異常心音と呼ばれる普段とは違う音が生じるため、先天性心疾患、心臓弁膜症、心不全などを発見する手がかりとなります。

 脳波検査(頭皮誘導によるものに限る)
脳波検査(頭皮誘導によるものに限る)
脳神経細胞の活動にともなう電位変化を、頭皮につけた電極でとらえて異常を調べる検査です。
脳は活動する時に常に微弱な電波を出し続けており、頭の表皮上のわずかな電位差となってあらわれます。脳波検査は極を装着した被検者をシールドルーム内のベッドへ仰向けに寝かせ、そのわずかな電位差を記録する検査です。正常な時の脳波は小さなさざ波のような波が記録されますが、発作が起きているときにはいくつかの神経細胞が同時に電気を出すために大きな電流が流れ、とげのようにとがった波や、幅の広い大きなとがった波などがあらわれます。てんかんなど発作性の疾患、脳腫瘍、脳代謝疾患の診断に使用されます。

 筋電図検査(針電極による場合の穿刺を除く)
筋電図検査(針電極による場合の穿刺を除く)
筋肉の収縮にともなう電位変化を筋肉に刺した電極で測定して、神経や筋肉の機能を評価する検査です。
筋肉は神経の刺激を受けて収縮し、体を動かしています。筋肉の動きが弱くなると、歩くことも困難になってきます。筋電図検査では、筋肉の異常の原因が病気によるものなのかどうかが分かります。筋力低下や筋委縮などの症状があり、画像検査で診断がつかない場合に行います。
筋ジストロフィーや進行性筋萎縮症、筋無力症、脊髄炎、パーキンソン病などの診断に有効です。
筋電図検査には神経伝導検査と針筋電図検査という2種類の検査があります。
- 神経伝導検査
手や足の神経が正常に機能しているかを調べる検査です。手足の神経の上から電気で刺激をして、その刺激の伝わる早さを見ます。伝わる速度が遅いと、末梢神経に障害があることが分かります。電気刺激をするためにやや痛みを伴う検査です。神経伝導検査は糖尿病性の神経障害や手根管症候群などの神経障害の診断や評価に役立ちます。 - 針筋電図検査
筋肉の状態を調べる検査です。筋肉に針を刺して、筋肉の反応を見ます。針を刺すので痛みを伴う検査です。指示に従って力を入れたり抜いたりします。筋力低下などの原因が筋肉の障害によるものなのか、末梢神経の障害によるものなのかが分かります。針筋電図は、ギラン・バレー症候群や多発性筋炎など筋肉の病気の診断や評価に役立ちます。

 基礎代謝検査
基礎代謝検査
食後12~15時間後に、肉体的・精神的に安静で快適な環境に置かれているときのエネルギー産出量を計る検査のことを基礎代謝検査と言います。
基礎代謝とは体温の維持、呼吸・循環機能、中枢神経機能、最小限の緊張などの生命維持に必要な最小のエネルギーのことで、朝、目が覚めて仰向けに寝ている状態で行われる物質代謝のことです。基礎代謝の大部分は体温を維持するための熱生産に使われ、成人の体表面積1平方メートル当たり1時間に30キロカロリー以上が消費されます。子供は大人に比べて単位体表面積当たりの基礎代謝量が大きく、50キロカロリーにもなります。
基礎代謝率(BMR)は体表面積当たりで表され、基準値と比較します。大きく変動する病的要因としては、甲状腺機能亢進と低下、福神機能亢進症、白血病、重症貧血などがあります。
 呼吸機能検査
呼吸機能検査

呼吸機能検査とは、慢性気管支炎やぜんそく、肺梗塞、慢性閉塞性肺疾患(COPD)、間質性肺炎などが疑われる場合に、肺活量や一秒間にはき出す最大気流量・呼気速度・呼気量などを測る検査です。一般的にはスパイロメータという機械を使用して検査します。鼻から空気が漏れないようにクリップでつまみ、管をくわえて、検査技師の指示に従って息を吸ったり吐いたりします。この検査の目的は、障害の原因を具体的に診断するというより、病気の種類や重症度を調べることにあります。
主な検査項目は以下になります。
- 肺活量
空気を胸いっぱいに吸い込んで、それをすべて吐き出したときに、どれだけ多くの空気を吐き出したかを調べます。 - %肺活量
年齢や性別から算出された予測肺活量(基準値)に対しての、実測肺活量の比率を調べます。 - 努力性肺活量
胸いっぱいに息を吸い込み、一気に吐き出した空気の量を調べます。 - 1秒量
努力性肺活量のうちの最初の1秒間に吐き出された空気の量を調べます。 - 1秒率
努力性肺活量に対する1秒量の比率を調べます。 - 残気量
息を吐ききったあとに、なお肺内に残っている空気の量を調べます。

 心血圧脈波検査
心血圧脈波検査
心臓の拍動にともなう抹消動脈の拍動を調べる検査で、心臓・血管系の病気を診断するために行います。
脈拍のような周期的で律動的な動きのことを「脈動」と言いますが、血液も脈動しながら血管内を流れています。脈動の速さや四肢の血圧の差を測り、血管の硬さと血管の詰まり具合を測定するのが、血圧脈波検査です。簡単に言えば血管年齢を調べる検査のことです。
動脈が硬くなると、血液をスムーズに送り出すことができないため、心臓に大きな負担をかけてしまい、高血圧症や心不全などを誘発します。また、血管の内側がもろくなると、塊が発生して血管を詰まらせてしまいます。その結果、全身の臓器や組織に必要な酸素や栄養素が行き渡らなくなり、心筋梗塞や脳梗塞になってしまいます。
血圧脈波検査では主に以下の2つのことが分かります。
- 脈波伝播速度
心臓が収縮すると、動脈血が体の全身に送り出されます。このときの脈波伝道速度は、血管が硬くてしなやかさが失われている人ほど早くなります。動脈の硬さの程度はCAVI(キャビィ)という数値で測定されます。 - 血管のつまり具合
上腕と足首の血圧の比を測定することにより、血管の狭窄の状態がわかります。通常は、足首の血圧は上腕よりもやや高いものですが、その数値が逆になっている場合は動脈が脂質など詰まっていることが疑われます。血管の詰まり具合を示すのはABIという数値です。
 熱画像検査・サーモグラフィー検査
熱画像検査・サーモグラフィー検査

一般的にはサーモグラフィーとよばれ、体から発する遠赤外線の量を計測して、皮膚表面の温度分布を調べる検査です。分布は温度別に色分けされたカラー画像で見られます。
健康な人の熱画像は基本的に左右対称を描きますが、上・下肢に抹消血管障害があると健側より体温が下がり、逆に悪性腫瘍は周囲組織より血管が集中するために体表面温度が上がるなど、温度分布の異常は血液量分布の異常と考えられます。主に体温異常や炎症性疾患、血行障害、慢性疼痛、自律神経症状などの患者に検査を行います。
 眼心電図検査
眼心電図検査
眼振というのは、眼球の付随的往復運動のことを言います。これが生理的なものか病的なものかを判断するために行う検査を眼心電図検査と言います。ただし、外耳道に冷水や温水を注入して行うもの、あるいは電気や圧迫により刺激を加えて行う検査は臨床検査技師の業務から除外されています。
 重心動揺計検査
重心動揺計検査

直立して立っている時の体の小さな揺れを測定する検査です。
人はバランス機能があるため、安定して立ち、円滑に歩けます。ところが、このバランス機能に障害が発生すると、直立や歩行にふらつきがでたり、めまいをおこしたりします。
検査方法は簡単で、検査台の上に直立に立ち、開眼及び閉眼にて、閉足六十秒間ずつ立ってもらい、検査を行います。体のバランス維持に問題が生じるメニエール病、前庭神経炎、眼神経腫瘍、小脳脳幹障害、パーキンソン病などが対象となります。
 超音波検査・エコー検査
超音波検査・エコー検査
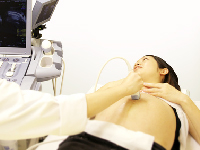
超音波検査(別名エコー検査)は、体に人の耳には聞こえない超音波を当て、臓器・組織から反射してくるエコーを画像に映し、診断をする検査です。放射線被曝がなく装置が安価であるなどの利点がある反面、検査者の技能によるところが大きく、骨や脂肪が障害になるなどの欠点もあります。 超音波検査には主に以下のものがあります。
超音波検査士の資格について知りたい方はこちら超音波検査士
- 腹部超音波検査(腹部エコー検査)
腹部にゼリーを塗布し、プローブ(探触子)を軽く当て左右上下に移動させながら、腹部の各臓器をくまなくモニターで観察します。肝炎や脂肪肝、肝硬変や肝腫瘍などの肝臓疾患、胆石や胆のうポリープ、膵臓や脾臓の腫瘍、腎臓ののう胞などの疾患を見つけられます。 - 甲状腺超音波検査(甲状腺エコー検査)
首にゼリーを塗り、プローブ(探触子)を軽く当て上下左右に移動させ観察します。苦痛や不快感なく簡単に行うことができるため、甲状腺疾患に対し第一の選択肢になることの多い検査です。バセドウ病や慢性甲状腺炎などのびまん性疾患、腺腫様甲状腺腫や濾胞腺腫、がんなどの疾患を見つけられます。 - 乳房超音波検査(乳房エコー検査)
胸にゼリーを塗り、プローブ(探触子)をあて乳房全体観察します。超音波検査はマンモグラフィに比べて小さな石灰化の診断は困難ですが、しこりに関しては内部の状態など多くの情報を得られます。また、マンモグラフィが不向きな乳腺組織の発達した若い方などには、超音波検査が特に有効です。のう胞などの乳腺症病変、線維腺腫などの良性腫瘍やがん、脂肪腫や粉瘤などの皮下腫瘤などの疾患を見つけられます。 - 心臓超音波検査(心エコー検査)
手足に心電図用の電極を取り付け、左を下(左側臥位)にして検査を始めます。プローブ(探触子)にゼリーを塗り、胸に軽く当て左右上下に移動させ心臓を観察します。心肥大や弁膜症、心筋梗塞などの疾患を見つけられます。 - 頸動脈超音波検査(頸動脈エコー検査)
プローブ(探触子)にゼリーを塗り首に軽く当て上下左右に移動させながら観察します。痛みもなく簡単で、動脈硬化の程度が分かります。この血管を調べることで、全身の血管状態や動脈硬化の程度が予測できます。


 磁気共鳴画像検査(MRI検査)
磁気共鳴画像検査(MRI検査)
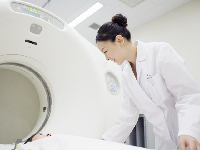
強い磁場を有するトンネルの中に体を入れて、そこにラジオ波(FMラジオ波とほぼ同じ)を当てると体内の水素原子が励起され、またもとの状態にもどります。そのときの放出する電磁波を利用して画像を作成する検査がMRI検査です。
圧迫感のある狭い空間に身をおくため、閉所恐怖症の人には厳しい検査かもしれません。また、検査中にカーンカーンという音が鳴り続けますので、その音も嫌に感じる人もいます。
X線CTと異なり放射線被曝がなく、分解能が高く細かな点までよく分かるなどの利点がある一方、撮影時間が長い、空間分解能が低いなどの欠点がありますが、近年は技術的な改善が進んでいます。
MRI検査は脳や卵巣、前立腺などの下腹部、脊椎、四肢などの病巣に関しては、圧倒的な検査能力を持っています。

 眼底写真検査(散瞳薬を投与して行うものを除く)
眼底写真検査(散瞳薬を投与して行うものを除く)
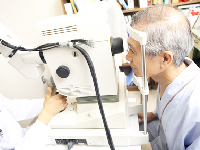
臨床検査技師が行う眼底写真検査は瞳を人為的に拡大させる散瞳薬を使わず、暗室内での自然散瞳を利用して赤外線でピントを合わせ、眼底像を得る無散瞳カメラが使われます。眼底出血や網膜神経線維の状態を撮影することが目的となります。
網膜剥離や眼底出血、緑内障などの目の病気だけでなく、動脈硬化の進み具合も分かります。

 毛細血管抵抗検査
毛細血管抵抗検査
毛細血管が組織とのあいだで血球などの物質交換を行う場であることを利用して病態を調べます。毛細血管の抵抗を計り、皮膚にできた出血斑の数で判定します。陽圧法と陰圧法の二通りの方法があります。特発性血小板減少性紫斑病、急性白血病、血小板無力症、アレルギー性紫斑病などの疾患が分かります。
- 陽圧法=ルンペルレーデ法
上腕に圧迫帯(マンシェット)を巻いて加圧すると、静脈がうっ滞するために静脈圧が上昇して、皮膚の毛細血管から出血します。圧迫帯よりも末梢側(肘まで)の出血斑を数えます。 加圧によるうっ滞の出血斑が10個よりたくさんできていれば毛細血管がもろいだろうと判定します。 - 陰圧法=加藤・上林法
漏斗の広い側を前腕に密着させて、漏斗の狭い側から注射器で吸引して陰圧をかけると、皮膚の毛細血管がうっ血して、毛細血管から出血します。漏斗が密着していた部分の皮膚の出血斑を数えます。 陰圧によるうっ滞で多少の出血斑が10個よりたくさんできていれば毛細血管がもろいだろうと判定します。
 経皮的血液ガス分圧検査
経皮的血液ガス分圧検査
血液に含まれている酸素と二酸化炭素の分圧を測定し、肺と血液とのガス交換機能を調べる検査で、採血をせずに皮膚に接着したガスセンサーを介して行います。とくに新生児や乳幼児を対象とする検査です。
 聴力検査
聴力検査
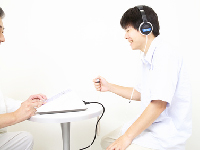
聴力検査とは防音室に入って耳にヘッドホンをあて,どのくらい小さい音まで聞こえるかを調べる検査です。オージオメーターという機械から発する音を聞き、音の大きさ(単位はデジベル=DB)はどのくらいのから聞こえ始めるか、音の高低(波長、単位はヘルツ=Hz)はどの範囲から聞こえるかを調べます。
音は空気の振動で、音波として外耳道に入って鼓膜を振動させ、耳小骨から内耳に伝えられます。さらに内耳では前庭や三半規管と呼ばれる器官から神経により脳に伝えられます。一般に人の音を聞く能力は20~20000ヘルツにわたっていますが、人の会話は250~2000ヘルツの間で行っています。
主に耳にヘッドホンをあてて音を聞く方法(気道聴力)と、耳の後ろの骨に骨導端子をあてて音を聞く方法(骨導聴力)の二種類があります。
難聴(老人性、中毒性、内耳炎、中耳炎、外傷によるものなど)、突発性難聴、メニエール病、聴神経腫瘍などの疾患が分かります。





 生理機能検査の
生理機能検査の
 検体検査の
検体検査の
 検査センター
検査センター



